آمار نگران کننده مرگ و میر بیماریهای خاص به دلیل کمبود دارو
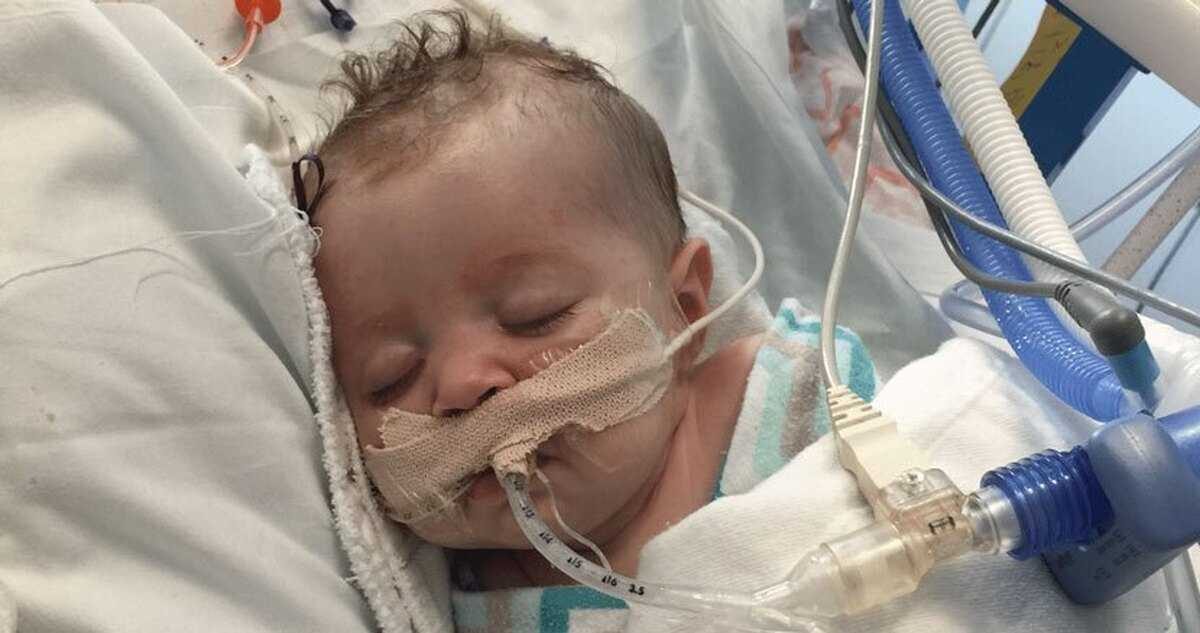
رنج نداشتن دارو، مدتهاست به رنجهای کودکان مبتلا به بیماریهای خاص و دیردرمان اضافهشده و آنها را بیدفاعتر از قبل کرده است؛ بیدفاع در میانه طوفان. خانوادههای آنها بارها تجمع کردهاند، صدایشان را بالا بردهاند، با رسانهها مصاحبه کردهاند و… و درنهایت با باری سنگینتر به خانههایشان برگشتهاند؛ اینطور که پیداست طرحهای مختلف دولتها برای رفع کمبود دارو نتیجه خاصی نداده و مشکل بیماران، بهویژه بیماران خاص هنوز بجاست؛ بیمارانی که کودکان، بخش قابل توجهی از آنها هستند. حالا فعالان حقوق کودکان و انجمنهای مربوط به بیماریهای خاص میگویند، کمبود دارو بر سلامت این کودکان بیشازپیش اثر گذاشته و آنها را به مرز بحران رسانده است.
به گزارش هممیهن، آذرماه ۱۴۰۰ است و روبهروی ساختمان مجلس شورای اسلامی، جمعیت بزرگی از کودکان و خانواده بیماران مبتلا به اس. ام.ای (نوعی بیماری ژنتیکی) تجمع کردهاند. تصویر کودکان از دست رفته با این بیماری، درخواست برای واردات داروی اسپینرازا روی بنرها بالا رفته و جمعیت منتظر واکنشی از سوی نمایندگان مجلس است؛ اتفاقی که دو ماه پیش هم درست در همین نقطه رخ داد، اما اینبار متفاوتتر؛ ابراهیم رئیسی بعد از نشست مشترک دولت و مجلس با این جمعیت ملاقات کرد و وعده واردات داروی اسپینرازا مطرح شد؛ وعدهای که بعد از چهار سال تجمع و نامهنگاری انجمن اس. ام.ای و خانواده بیماران به نتیجه نرسید.
بیماری ژنتیکی اس. ام.ای سهتیپ دارد که در تیپ نوع یک آن، بیمار در دوره نوزادی فوت میکند و در تیپ دو هم، احتمال درگیری ریه بسیار زیاد است و احتمال فوت در دوره جوانی و نوجوانی بالاست، اما تیپ سه و چهار به زندگی عادی خود با ویلچر، عصا و واکر ادامه میدهند. ۴۰۰ ویال داروی اسپینرازا در اولین محموله وارد کشور شد و قرار بود محمولههای بعدی هم بهتدریج تامین شود؛ قولی که سازمان غذا و دارو در مردادماه سال ۱۴۰۱ مطرح کرد، اما حالا دو سال بعد از این وعده، نه محمولههای داروی اسپینرازا رسید و نه تزریق بخش اول آن بهشکل کامل انجام شد.
بعد از واردات این دارو، بیماران اولویتبندی شدند و قرار بود دارو ابتدا به بیماران زیر ۱۰ سال اختصاص پیدا کند، بعد بیماران ۱۱ تا ۲۰ سال و بعد بیماران بالای ۲۰ سال به این گروه اضافه شوند. تقریباً ۳۸۰ بیمار زیر ۱۱ سال توانستند حدود ۸ تا ۱۰ ماه دارو دریافت کنند. خانواده و اعضای انجمن میگویند، نتایج بررسی پزشکان و یک تیم علمی که توسط وزارت بهداشت انتخاب شده بود، نشان میداد که داروها موثر بوده و توانسته کیفیت زندگی بچهها را بهبود دهد. اما باتوجه به اینکه وزارت بهداشت قصد نداشت داروی جدید بخرد، تصمیم گرفته شد مابقی داروی واردشده را برای ادامه طرح به یک اولویت دیگر تزریق کنند.
سعید اعظمیان، عضو انجمن اس. ام.ای میگوید که تزریق دارو به بیمارانی که هشتماه تحت درمان بودند قطع شد و کار تزریق به بیماران اولویت دوم با داروی موجود شروع شد. بااینحال دارو باز هم به تمام افراد مشمول اولویت دوم نرسید و فقط ۱۱۰ نفر از ۲۰۰ نفر توانستند دارو دریافت کنند؛ آنهم حدود پنجماه: «حالا این داروها تمام شده و دارویی دیگر در کشور وجود ندارد. حتی پزشکان تیم علمی هم با این پیشنهاد همراهی نکردند.
سازمان غذا و دارو اعلام کرده است که معاونت تحقیقات اثربخشی آن را تایید نکرده، اما این معاونت تکذیب کرد. بهتازگی این معاونت نامه به سازمان غذا و دارو زده که دقیقاً نظر تیم علمی را منعکس کرده و گفته است که این دارو را باید برای بچهها تامین کنیم. اما درحالحاضر داروی اولویت اول ششماه است که قطع شده و بچهها یکبهیک در حال فوتشدن یا وخیمشدن شرایطشان هستند. نیمی از اولویت دوم هم که دارو گرفتند، دارویشان قطع شد. اولویت سوم هم تا امروز دارو دریافت نکردند و همچنان بلاتکلیفند.»
اعظمیان از فوت ۲۰ کودک در طول ششماهی که تزریق این دارو قطع شده، میگوید: «در این مدت موارد فوت بیمار زیاد داشتیم. در ششماهی که دارو قطع شد، بیش از ۲۰ کودک فوت شدند که بخشی از آنها دارو گرفته بودند و بعضی از آنها هم بیماران جدیدی بودند که بهتازگی به دنیا آمده بودند و بهدلیل نبود دارو فوت کردند. کسی پاسخ درستی به ما نمیدهد، همه در حال انداختن این توپ در زمین دیگریاند. طبق نظر تیم علمی که خودشان مشخص کردند و از بهترین نورولوژیستهای کشورند، دارو اثربخش بوده. همه میدانیم مشکل منابع مالی است، اما وزارت بهداشت بهجای طرح این موضوع از ابزارهای تخصصی خودش سوءاستفاده میکند، اما مدرکی از هیچ پزشک و تیم علمی در تایید آن پیدا نمیکنید. در این میان بیماران بهویژه کودکان از این شرایط آسیب میبینند.»
اردیبهشتماه امسال رئیس سازمان غذا و دارو گفته که داروی تولیدی اس. ام.ای در مرحله «ارزیابی کیفی» و سپریکردن مباحث آزمایشگاهی است و یک شرکت دانشبنیان در مسیر تولید داروی داخلی بیماران SMA گام برداشته است. اگر نمونه داخلی داروی بیماران SMA تاییدیههای لازم را کسب کند، حدود خردادماه وارد مرحله تولید شود.
بار آهن روی قلب بیماران تالاسمی
۱۸ اردیبهشتماه ۱۴۰۳ است؛ دادگاه حقوقی بینالمللی بیماران تالاسمی در تهران برگزار و ابلاغیه حضور در جلسه دادرسی برای خواندگان به آمریکا ارسال شده است. وکیل بیماران تالاسمی در جایگاه قرار میگیرد و آمارهایی از تاثیر تحریم بر بیماران تالاسمی میگوید: «امروز با گذشت چندینسال، کمتر از میزان نیاز دارویی دسفرال به دست بیماران رسیده است درصورتیکه نیاز سالانه بیماران در کشور ۵ میلیون ویال برآورد شده است. بهدنبال تحریم ایران، شرکتهای دارویی خارجی از ایران رفتند و تأمین دارو برای بیماران با مشکلاتی مواجه شده است.»
آمارهای مستدل، گزارشهای مراکز درمانی و بیمارستانها و فرمهای ثبت عوارض دارویی که به انجمن تالاسمی ارسال میشود، این اطلاعات را کامل میکنند؛ بخشی که مربوط به عوارض داروهای آهنزدای ایرانی بر بیماران است. مسئولان این انجمن میگویند، برخی از برندهای داروهای تالاسمی در کشور کیفیت لازم برای اثربخشی را ندارند و عوارض جانبی زیادی برای بیماران تالاسمی دارند؛ به همین دلیل ترس بیماران از مصرف داروهای تولید داخل باعث شده است که هم از مصرف داروها جلوگیری کنند، هم اینکه درمان را کنار بگذارند. همین روند باعث افزایش شدت عارضه ناشی از افزایش بار آهن در بدن آنها شده است. این مسئله مرگ فراوان بیماران تالاسمی را بهدنبال داشته است. بیماران زیر ۱۸ سال و زیر ۱۲ سال مبتلا به تالاسمی بهمراتب بدن آسیبپذیرتری دارند، با این حال میزان بار آهن چندسال طول میکشد تا در قلب و کبد بیمار رسوب کند و منجر به مرگ شود.
یونس عرب، مدیرعامل انجمن بیماران تالاسمی از آمارهای فوت این بیماران بهدلیل نرسیدن داروی باکیفیت میگوید: «بیش از هزار و ۱۲۰ بیمار تالاسمی بعد از بازگشت تحریمها فوت کردهاند. این آمار نشان میدهد، بیش از پنجدرصد جامعه تالاسمی را از دست دادهایم که دلیل آن هم فقط مشکلاتی است که در چرخه دارویی و دسترسی نداشتن به دارو در طول سالهای اخیر رخ داده است.»
آمار فوت بیماران تالاسمی در سالهای قبل از تحریم دارویی، سالیانه ۲۰ تا ۳۰ مورد بود، اما حالا آنطور که یونس عرب توضیح میدهد، به بیش از ۲۵۰ نفر در سال رسیده است؛ آماری وحشتناک که نشان میدهد میزان مرگومیر این بیماران ۱۰ برابر افزایش داشته است: «نوع وارداتی داروهای تزریق و خوراکی تالاسمی دسفرال و نوع داخلی هم اسامی مختلفی دارد. سهم داروهای وارداتی کمتر از ۱۰ درصد از نیاز بیماران است و ۲۰ درصد از طریق داخل و ۷۰ درصد نیاز بیماران تالاسمی کشور اصلاً تامین نمیشود. در بحث داروی تزریقی که فاجعهبار است.» بخشی از آمار فوت بیماران مبتلا به تالاسمی هم مربوط به کودکان زیر ۱۸ سال است.
کارشکنی یا بیتوجهی؟
دوشنبه همین هفته انجمن حمایت از حقوق کودکان نشستی درباره حق سلامت برای کودکان با نگاهی ویژه به بیماران دیردرمان و مبتلا به بیماریهای خاص برگزار کرد و نمایندگانی از انجمنهای هموفیلی، تالاسمی و دیستروفی درباره آخرین وضعیت تامین داروهای این سه بیماری گفتند.
یکی از سخنرانان این نشست رامک حیدری، مدیرعامل انجمن دیستروفی ایران بود؛ انجمنی که حدود سه هزاربیمار از سراسر ایران را در حوزه بیماریهای نورواسکولار تحت پوشش قرار داده، در طول سالهای گذشته بهصورت مستمر واردات داروهای بیماری اس. ام.ای را پیگیری کرده است. حیدری از راههای درمان و بهبود کیفیت زندگی بیماران داخل طیف دیستروفی عضلانی میگوید. بهتازگی بخش دیگری از این بیماران یعنی بیماران دوشن، برای واردات نوعی داروی ژندرمانی تجمع کرده بودند.
او جزئیات بیشتری از تامین نشدن داروی اسپینرازا میگوید؛ دارویی که ۱۰ سال پیش به بازار آمد که شش دوز از آن باید در سال اول و سه دوز در سالهای بعد تزریق شود. بعد از آن داروی ریسپیدلام ـ نوعی شربت خوراکی ـ تولید شد و در کنار آن داروی ژندرمانی این بیماری هم کشف شد. قیمت داروی ژندرمانی در آن بازه زمانی حدود دو میلیون و ۱۰۰ هزار دلار بود، اما دو داروی دیگر حدود ۲۰۰ میلیون تومان هزینه داشت و هر دوز از آمپول اسپینرازا حدود ۷۰۰ میلیون تومان بود. اگر این داروها بهصورت نامنظم مصرف شود، اثربخشی چندانی ندارد.
حیدری میگوید که در مقالات علمی تاثیرگذاری این داروها بر بهبود کودکان مبتلا به این بیماری، از ۳۰ تا ۶۰ درصد است: «ما برای وارد کردن این دارو نامهنگاریها، مراجعات و تجمعات زیادی داشتیم. بعد از دوندگیهای زیاد توانستیم این دو دارو را در لیست سازمان غذا و دارو وارد کنیم. درنهایت سال ۱۴۰۱ این داروها وارد لیست شد و طبق دستور سیدابراهیم رئیسی بعد از تجمع بیماران روبهروی مجلس، این داروها وارد شد؛ اما فقط یکبار. برای بار دوم که درخواست دادیم، شرکت نووآرتیس که آمپولهای اسپینرازا را به ما میفروخت، بهدلیل مسائل انساندوستانه ۳۰۰ دوز رایگان به ما از همین آمپول داد. تنها چاره انتقال از راه هلالاحمر بود، اما هیچکس از آنها حاضر نبود این داروها را از هلالاحمر جهانی تحویل بگیرد. این ۳۰۰ دوز وارد شد، اما در انبارهای وزارت بهداشت حدود چهارتا پنج ماه ماند و دوزهای تزریقی کودکان قطع شد. بعد از نامهنگاریهای متعدد، توضیح داده شد که هنوز اثربخشی آنها مشخص نشده است. آنها حق عنوان هزینه بر اثربخشی را برای این کودکان ندارند؛ چون آنها دارند فوت میکنند.»
آنها در این روند با یک پروتکل معیوب روبهرو شدند: «در این میان پای تمام پزشکان مغزواعصاب که قرار بود در کمیته علمی موردنظر باشند، قطع شد. بعد از آن نامهای از سوی وزارت بهداشت، محرمانه به نهاد ریاستجمهوری نوشتند که طبق بررسیهای انجامشده، این داروها فقط دو درصد اثربخشی دارند. این نامه را هم بعد از تجمعات زیاد به ما نشان دادند. چه کسی این بررسی را کرده؛ نامشخص است. برای داروهای ژندرمانی بیماری دوشن هم تا امروز سه تجمع برگزار کردیم.»
انجمن اس. ام.ای غربالگری این بیماری را پیگیری کرد و به کیتهایی ساخت ترکیه رسیده بود: «ترکیه برای غربالگری اس. ام.ای از یک کیت برای هر خانواده استفاده میکند که دو دلار قیمت دارد. پیشنهاد آن را به وزارت بهداشت دادیم، ۵۰ کیت از طرف انجمن خریدیم و به انستیتو پاستور دادیم که آن را بررسی و نتیجه را به وزارت بهداشت اعلام کند. این وزارتخانه گفت که من کاری با این کیتها ندارم، ما قیمت گرفتهایم و ۵۰ دلار هزینه دارد.»
غربالگری بیماران شناساییشده توسط این انجمن آغاز شد، روندی که بهگفته خودشان تا امروز برای ۵۰۰ خانواده از هزار خانواده شناساییشده انجام شده است: «ما خودمان غربالگری ناقلان را آغاز کردیم، اما برای خانوادههای خاموش نمیتوانیم کاری انجام دهیم. اگر تا ۱۷ هفتگی برخی بیماریها شناسایی شود، اجازه سقط قانونی داده میشود، اما در قانون جوانی اجازه سقط از مادر گرفته و به دادگاه داده شد. ما با این قانون خیلی جنگیدیم، اما تصویب شد. اگر بچههای ما بخواهند باردار شوند، خیلی زود کار تشخیص و ارجاع را انجام میدهیم تا در صورت ارجاع به دادگاه، فرصت دریافت نامه سقط را داشته باشند. بعد از تصویب قانون جوانی جمعیت اعلام تعداد معلولانی که افزایش پیدا کرده در کودکانی که به دنیا آمده، ممنوع شده است. طبق آنچه ما با آزمایشگاهها در تماس هستیم و به ما اعلام آمار میکنند، تعداد بچههای معلول افزایش داشته است. الان به ماماها و کارشناسهای بهداشت گفتهاند این حرفها را هم قدغن کردهاند. قبلاً فرمی پر میشد که در آن پرسیده میشد، در خانواده کسی بیماری دارد یا نه و باتوجه به آن به مادر باردار مشاوره داده میشد. الان این کار ممنوع است.»
تلاش برای بهدست آوردن ژندرمانی
او توضیح میدهد که راه درمان بیماریهای ژنتیک بسیار محدود است و برای برخی از آنها داروهایی کشف شده است: «در حال حاضر درمان امیدوارکننده برای بیماریهای ژنتیکی، ژندرمانی است. در کشورهای اروپایی این بیماری بهموقع تشخیص داده میشود، اما ما مواردی داشتیم که بیمار سالهاست روی تخت افتاده، اما هنوز نوع بیماری تشخیص داده نشده است. تشخیص و غربالگری بهموقع در خانوادهها و پیشگیری از بهدنیا آمدن کودکان بیمار بعدی در آن نسل هم از وظایف دولتهاست. در ایران برنامهای برای آن وجود ندارد.»
حیدری به مدلهای معلولیت هم اشاره میکند: «در یکی از انواع معلولیت گفته میشود، زندگی معمولی وقتی برای فرد متصور است که درمان شود، اما گاهی مورد سوءبرداشت قرار میگیرد. مواردی وجود دارد که خانوادهها فرزند معلول خود را به مدرسه نمیفرستند یا مانع ازدواج آنها میشوند و میگویند وقتی درمان شدی، میتوانی به زندگی برگردی و به جامعه وارد شوی. الان در کنوانسیون حقوق معلولین سازمانملل، مدلی تعریف شده است که همه ما خواهان آن هستیم و آن هم مدل اجتماعی است که فرد معلول فیزیکی بهنام معلول شناخته نمیشود و گفته میشود اگر فرد نمیتواند بهدلیل استفاده از ویلچر، عصا و… در شهر تردد کند، آن شهر معلول است و باید پذیرای همه افراد باشد.»
آنطور که مدیرعامل انجمن دیستروفی توضیح میدهد، گاهی این دیدگاه باعث میشود خانوادهها کودک معلول خود را درمان نکنند یا مانع به دنیا آمدن او نشوند: «نمونه آن بعضی از خانوادههای ناشنوا هستند که کودکشان باید کاشت حلزون انجام دهد، اما در بسیاری از موارد این کار را انجام نمیدهند و میگویند زبان اشاره، زبان مادری کودک است و همه در خانواده از آن استفاده میکنیم، میخواهیم او هم مثل ما باشد. حتی در خانوادههای دیستروفی هم مواردی داشتیم که تشخیص بهموقع معلولیت جنین انجام شده، اما خانواده اجازه سقط را نداد و گفتند، عیبی ندارد.»
انحصار در تولید فاکتور ۸؟
احمد قویدل، مشاور هیئتمدیره انجمن هموفیلی در این نشست، درباره تاثیر در دسترس نبودن داروی این بیماری بر کودکان گفت و توضیح داد که چطور منجر به معلولیت آنها میشود: «این بیماری، خونریزی دهنده است و بیمار بعد از خونریزی دچار درد شدید و متداومی میشود و باید حتماً دارو دریافت کند که این درد کاهش یابد. هر زمانی که دارو در کشور کم میشود، مصرف مسکنهای بیمارستانی افزایش پیدا میکند. درد این بیماری پس از ضربه بسیار شدید است و یکی از اتفاقاتی که برای بیماران مبتلا رخ میدهد، معلولیت است. کمبودهای دارویی آنها را با معلولیتهای غیرقابل بازگشت روبهرو میکند. اگر دسترسی به دارو کافی و مستمر نباشد، سرنوشت آنها تغییر میکند. در هموفیلی معلولیت عارضه است، ولی بیمار در اثر نبود دارو دچار چنین گرفتاری میشود. وقتی دارو نباشد خونریزی داخلی گسترش پیدا میکند و در شکم آنقدر زیاد میشود که دیگر نمیتوان جلوی آن را گرفت و باعث فوت او میشود. آنچه این بیماران را تهدید میکند، نداشتن امنیت دارویی است.»
قویدل توضیح میدهد که داروی هموفیلی بهدلیل تعداد کم بیماران در دنیا، به تعداد محدودی تولید میشود: «تعداد بیماران هموفیلی شناساییشده در دنیا به ۸۰۰ هزارنفر هم نمیرسد و به همین دلیل همیشه داروی آنها در بازار جهانی در دسترس نیست. کارخانههای تولیدکننده این دارو سفارش میگیرند و آن را تولید میکنند؛ چون یخچالیاند، مدتزمان مشخصی برای مصرف دارند و به سادگی نمیشود به آنها دسترسی پیدا کرد. وقتی در کشوری گفته میشود داروی بیماران خاص کم شد، حتی اگر پول نفت را هم بدهید، نمیتوانید این داروها را تهیه کنید؛ چون این دارو در بازار نیست و باید صبر کنید که آن را تولید کنند. گاهی هم فوریتی آورده میشود، مازاد آن را از کشورهای دیگر تهیه میکنند.»
او از ماجرای کمبود فاکتور ۸ در سال گذشته میگوید: «سال گذشته فاکتور ۸ در کشور پیدا نمیشد، حتی بیمارانی که پروفیلاکسی کرده و میلیونها دلار برای آنها هزینه شده بود هم دچار معلولیت شدند؛ چون یک شرکت وابسته به آستان قدس رضوی برای ساخت این دارو تشکیل شده بود و بعد از آن دیگر هیچ وارداتی از این دارو به کشور انجام نشد. این شرکت از کار افتاد و نتوانست دارو تولید کند. هیچکس در جهان هم نبود که به آنها دارو دهد؛ چون داروی هموفیلی با سفارش تولید میشود. بعد از آن یک تولیدکننده داخلی فاکتور ۸ تولید کرد. درحالیکه این دارو باید اول بهصورت محدود مطالعه شود، اما بعد از تزریق به ۲۵ نفر و جدی شدن بحران، شرکت مجوز توزیع اضطراری گرفت و دارو وارد بازار شد. مدیرعامل آن هم پیش از گرفتن مجوز گفته بود که ۴۰۰ هزار ویال تولید کردیم و منتظر مجوز توزیع هستیم.»
در سال ۱۴۰۲، نبود و کمبود فاکتور هشت صدمات زیادی به این بیماران وارد کرد. امسال هم گروه دیگری از بیماران هموفیلی یا دچار کمبود دارو شدند یا به آن دسترسی نداشتند؛ داروهایی مثل فیبرونوژن، هیومیت و فاکتور ۱۳. قویدل میگوید، در طول چندسال اخیر آسیب زیادی از مشکلات دارویی به بیماران وارد شده و کودکان اولین قربانیاند: «آمار این بیماران معلوم است و در اولویت قرار دارند. قانون اساسی میگوید، یکی از وظایف امنیتی دولت حوزه سلامت است. انجمن پرستاری اعلام کرد که مردم در بیمارستانها میمیرند، اما گزارش میشود که به مرگ طبیعی مردهاند. آنها بی دارو میشوند که میمیرند. کنترل درمانی روی آنها وجود ندارد که میمیرند. چهار سال است که در کشور ذخیره دارویی نداریم. نتیجه آن مرگ بیمار، بازگشت به درمانهای قدیمی و تزریق خون کامل است که باعث حساسیت و عوارض زیاد میشود.»
قویدل میگوید، بهدلیل از دسترس خارجشدن وسایل پیشگیری از بارداری، بارداریهای ناخواستهای به زنان هموفیلی ناقل این بیماری تحمیل میشود: «برخی از زنان هموفیلی ناقل اجباریاند، باید پیشگیری کنند و بهموقع باردار شود و تا قبل از چهار ماه و ۱۰ روز سلامت جنین ارزیابی شود. این شرایط بارداریهای ناخواسته را تحمیل کرده است. دارو در ایران تولید و فرمول آن پیدا میشود، اما کنترل کیفی بعد از تولید روی آن انجام نمیشود. الان دولت بدهکار تعدادی شرکت دارویی است که داروهایشان کنترل کیفی نمیشود. بیمار از دارو استفاده میکند، اما تاثیری نمیبیند.»
کیفیت پایین داروهای آهنزدا
قویدل از موضوعی گفت که بیماران خاص دیگر هم با آن روبهرو شدهاند. نمونه آن را مریم اخوانتوکلی، از اعضای هیئتمدیره انجمن تالاسمی توضیح میدهد؛ او در بخش دیگری از همین نشست درباره کیفیت داروهای آهنزدای ایرانی و تاثیر آن روی کیفیت زندگی بیماران تالاسمی گفت: «بیمار تالاسمی، درمانی به نام آهنزدا دارد. خونی که بیمار دریافت میکند، میتواند اضافهبار آهن را در بدن بیمار بالا ببرد و در ارگانهای اساسی بدن رسوب کند و این شرایط کودک تالاسمی را از رشد طبیعی بازمیدارد. تا قبل از تحریمها که دسترسی به داروی برند داشتیم، من و سایر بیماران زندگی عادی داشتیم و ارگانهای حیاتی بدن ما بهخوبی کار میکردند، اما بعد از تحریم و خودتحریمی که اتفاق افتاد دسترسی ما به داروی برند از بین رفت. داروی داخلی هم که در مدلهای مختلف در بازار وجود دارد، کیفیت و تاثیرگذاری لازم را ندارد و بیمار با رسوب در کبد و کلیه و همه ارگانهای حیاتی روبهرو میشود. از جامعه ۲۳ هزارنفره تالاسمی، ششهزار نفر زیر ۱۸ سال سن دارند. آیا با این داروها زندگی باکیفیتی خواهند داشت؟ اینجاست که میگوییم چرا خودتحریمی داریم؟»
بعد از کاهش کیفیت داروهای داخلی، تعداد مرگومیر کودکان مبتلا به تالاسمی افزایش پیدا کرد و بسیاری از موارد مرگومیر مربوط به این بیماری، کودکان زیر ۱۸ سال بودند و دلیل بخش بزرگی از آنها داروهای بدون کیفیت بودند؛ آماری که از سوی توکلی مطرح شد. او روایتهای دیگری از دسترسی سخت به داروهای این بیماری تعریف کرد: «داروهای ما به سه داروخانه کاظمی، هلالاحمر و ۲۹ فروردین تحویل داده میشود. صبح میآید و ظهر تمام میشود. دارو آنقدر کم است که بر سر آن جنگ و دعوا میشود. حق بر سلامت و دسترسی عادلانه به داروی باکیفیت، حق همه ماست، ولی به آن دسترسی نداریم. من ماههاست داروی برند نگرفتهام و داروی داخلی هم به من نمیسازد.»
منبع: aftabnews.ir